Debatte Brustimplantate: Zuallererst nicht schaden
Am Dienstag soll in Marseille der Brustimplantante-Prozess enden. Noch immer fehlen EU-weit unabhängige Tests für solche Medizinprodukte.
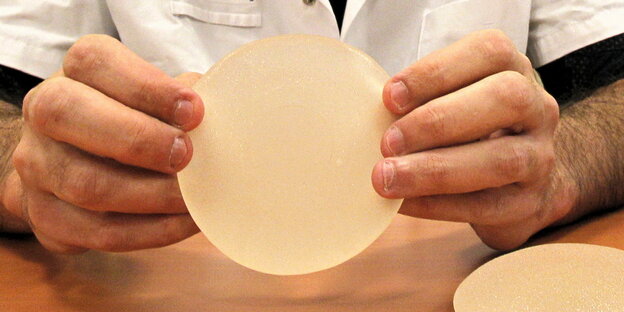
Auf der Brust kein Problem, drin aber eventuell schon: Fremdkörper Bild: ap
Franz P. ist 75 Jahre alt. Vor einigen Jahren benötigte er ein künstliches Hüftgelenk (Endoprothese). Sein Arzt erklärte ihm damals, dass dies ein häufiger Eingriff sei und dass er sich nicht sorgen müsse. Er war trotzdem besorgt, hatte Angst vor Komplikationen. Er informierte sich über die Narkose, die Wahrscheinlichkeit für Bluttransfusionen, die Versorgung nach der Operation, die Lebensdauer der Prothese.
Über die Prothese selbst machte er sich keine Gedanken. Es erschien ihm selbstverständlich, dass Materialien, die über einen so langen Zeitraum im Körper eines Menschen verbleiben, mindestens so gut getestet wurden wie die Tabletten, die er wegen seiner Hüftschmerzen so häufig nehmen musste. Jetzt ist er beunruhigt. Immer wieder hat er von fehlerhaften Medizinprodukten gelesen, die Schaden im menschlichen Körper anrichten können.
Giftige Schwermetalle aus Metall-Endoprothesen, Brustimplantate, die mit Industriesilikon gefüllt wurden, Versagen von Messsystemen für Diabetiker: Die Liste der Berichte über fehlerhafte Medizinprodukte ist lang. Sie erstrecken sich über zahlreiche medizinische Bereiche und betreffen unterschiedlichste Produkte.
Allen gemeinsam ist, dass sie ein deutliches Signal dafür sind, dass das europäische Regulationssystem für Medizinprodukte in seiner aktuellen Form nicht ausreichend ist, eine sichere und effektive Patientenversorgung zu gewährleisten. Seit Jahren schon wird dies von Experten moniert. Zentrale Kritikpunkte waren immer wieder das uneinheitliche, interessengesteuerte und intransparente Zertifizierungsverfahren, die oft mangelhafte Evidenz sowie fehlende Langzeitbeobachtungen der Patienten.
Die Europäische Kommission als zuständiges Organ hat darauf reagiert und im September 2012 einen Verordnungsentwurf veröffentlicht. Dieser nimmt Forderungen etwa nach einer besseren Langzeitbeobachtung auf, lässt aber andere Punkte unangetastet oder lässt es in der Umsetzung an Konsequenz vermissen.
Petition von Experten
Daher hat sich eine Gruppe klinischer und methodischer Experten aus ganz Europa zusammengeschlossen und gemeinsam eine Petition verfasst, die drei zentrale Forderungen an die Brüsseler Kommission enthält:
1. Zentralisierung des Regulationsprozesses und Unabhängigkeit der Bewertung: Aktuell erhalten Medizinprodukte ein Prüfsiegel (CE-Kennzeichnung) von einer sogenannten benannten Stelle. Danach können diese Medizinprodukte im europäischen Markt vertrieben werden. Zurzeit gibt es über 80 solcher benannten Stellen, für die es keine einheitlichen Prüfkriterien gibt. Die Hersteller können selbst wählen, bei welcher Stelle sie ihr Präparat prüfen lassen möchten.
Ein solches System, in dem die benannten Stellen miteinander im wirtschaftlichen Wettbewerb stehen und in denen die Prüfung von den Herstellern beauftragt und bezahlt wird, bietet natürlich eine Chance, besonders niederschwellige Prüfungen anzubieten beziehungsweise solche auszuwählen.
leitet die Sektion Evidenzbasierte Medizin der Uni Witten/Herdecke. Die Petition an die EU ist hier zu finden.
Vor Kurzem wurde vom British Medical Journal und dem Daily Telegraph auf erschreckende Weise vorgeführt, wie korrupt dieses System sein kann: Die Journalisten gaben sich als Hersteller einer fiktiven Hüftprothese aus. Sie legten die Daten eines Produkts vor, das bereits zwei Jahre zuvor wegen Fehlerhaftigkeit vom Markt genommen worden war. Trotzdem hätten sie von einer benannten Stelle eine CE-Kennzeichnung erhalten und ein fehlerhaftes Produkt auf dem europäischen Markt vertreiben können.
Daher ist es aus Sicht der Experten essenziell, dass der Regulationsprozess standardisiert und unabhängig erfolgt. Dies lässt sich am besten durch einen zentralisierten europäischen Prozess erreichen. Im aktuellen Verordnungsentwurf wird jedoch kein solcher unabhängiger zentraler Regulationsprozess vorgeschrieben, sondern am System der benannten Stellen festgehalten. Zwar sollen diese stärker durch Aufsichtsbehörden kontrolliert werden, es soll jedoch auch für Hochrisikoprodukte kein Verfahren eingeführt werden, das mit dem der Arzneimittelregulation vergleichbar wäre.
Forderung nach klinischen Studien
2. Stärkere Verpflichtung zur Einbeziehung von hochwertiger Evidenz zum patientenrelevanten Nutzen: Um eine CE-Kennzeichnung zu erhalten und damit ein Medizinprodukt auf dem europäischen Markt zu vertreiben, ist es aktuell selbst für Hochrisikoprodukte nicht zwingend notwendig, dass Hersteller methodisch hochwertige klinische Studien an ausreichend großen Patientengruppen vorlegen. Es wird nach wie vor nicht verbindlich gefordert, dass Medizinprodukte nur zugelassen werden können, wenn valide Daten zum Nutzen und Schaden vorliegen. Auch hier besteht ein nicht nachvollziehbarer Unterschied zur Arzneimittelregulation.
Transparenz ist nötig
3. Transparenz des Bewertungsprozesses und der Ergebnisse: Aktuell und auch nach der geplanten Änderung sind weder die klinischen Daten zu einem Medizinprodukt noch die Ergebnisse der Bewertungen im Rahmen der Regulationsprozesses öffentlich zugänglich. Es kann damit nicht nachvollzogen werden, auf welcher Datenbasis ein Medizinprodukt zugelassen wurde. Dies ist umso kritischer zu sehen, da keine verbindliche Vorgabe bezüglich einer hochwertigen Evidenzbasis existiert.
Patienten und Ärzte müssen sich darauf verlassen können, dass ein zugelassenes Medizinprodukt ausreichend geprüft ist. Natürlich kann man argumentieren, dass es nur schwarze Schafe sind, die den Ruf eines eigentlich gut funktionierenden Systems ruinieren. Man kann auch argumentieren, dass die Einführung eines zentralen Zulassungsverfahrens viel zu teuer ist. Und man kann auch prophezeihen, dass ein verschärfter Regulationsprozess länger dauert und innovationsfeindlich ist.
Sicher ist jedoch, dass das fast schon etwas verbraucht klingende „primum nil nocere“ (zuallererst nicht schaden) immer noch der ethische Grundsatz ärztlichen Handelns sein muss. Sicherstellen kann dies der Arzt offensichtlich nicht allein, dazu muss der Grundsatz auch von denjenigen angenommen werden, die Medizinprodukte herstellen oder für die Anwendung am Patienten freigeben.

Debatte Brustimplantate: Zuallererst nicht schaden
Am Dienstag soll in Marseille der Brustimplantante-Prozess enden. Noch immer fehlen EU-weit unabhängige Tests für solche Medizinprodukte.
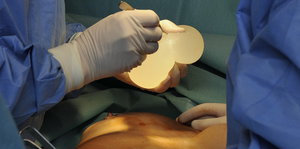
Auf der Brust kein Problem, drin aber eventuell schon: Fremdkörper Bild: ap
Franz P. ist 75 Jahre alt. Vor einigen Jahren benötigte er ein künstliches Hüftgelenk (Endoprothese). Sein Arzt erklärte ihm damals, dass dies ein häufiger Eingriff sei und dass er sich nicht sorgen müsse. Er war trotzdem besorgt, hatte Angst vor Komplikationen. Er informierte sich über die Narkose, die Wahrscheinlichkeit für Bluttransfusionen, die Versorgung nach der Operation, die Lebensdauer der Prothese.
Über die Prothese selbst machte er sich keine Gedanken. Es erschien ihm selbstverständlich, dass Materialien, die über einen so langen Zeitraum im Körper eines Menschen verbleiben, mindestens so gut getestet wurden wie die Tabletten, die er wegen seiner Hüftschmerzen so häufig nehmen musste. Jetzt ist er beunruhigt. Immer wieder hat er von fehlerhaften Medizinprodukten gelesen, die Schaden im menschlichen Körper anrichten können.
Giftige Schwermetalle aus Metall-Endoprothesen, Brustimplantate, die mit Industriesilikon gefüllt wurden, Versagen von Messsystemen für Diabetiker: Die Liste der Berichte über fehlerhafte Medizinprodukte ist lang. Sie erstrecken sich über zahlreiche medizinische Bereiche und betreffen unterschiedlichste Produkte.
Allen gemeinsam ist, dass sie ein deutliches Signal dafür sind, dass das europäische Regulationssystem für Medizinprodukte in seiner aktuellen Form nicht ausreichend ist, eine sichere und effektive Patientenversorgung zu gewährleisten. Seit Jahren schon wird dies von Experten moniert. Zentrale Kritikpunkte waren immer wieder das uneinheitliche, interessengesteuerte und intransparente Zertifizierungsverfahren, die oft mangelhafte Evidenz sowie fehlende Langzeitbeobachtungen der Patienten.
Die Europäische Kommission als zuständiges Organ hat darauf reagiert und im September 2012 einen Verordnungsentwurf veröffentlicht. Dieser nimmt Forderungen etwa nach einer besseren Langzeitbeobachtung auf, lässt aber andere Punkte unangetastet oder lässt es in der Umsetzung an Konsequenz vermissen.
Petition von Experten
Daher hat sich eine Gruppe klinischer und methodischer Experten aus ganz Europa zusammengeschlossen und gemeinsam eine Petition verfasst, die drei zentrale Forderungen an die Brüsseler Kommission enthält:
1. Zentralisierung des Regulationsprozesses und Unabhängigkeit der Bewertung: Aktuell erhalten Medizinprodukte ein Prüfsiegel (CE-Kennzeichnung) von einer sogenannten benannten Stelle. Danach können diese Medizinprodukte im europäischen Markt vertrieben werden. Zurzeit gibt es über 80 solcher benannten Stellen, für die es keine einheitlichen Prüfkriterien gibt. Die Hersteller können selbst wählen, bei welcher Stelle sie ihr Präparat prüfen lassen möchten.
Ein solches System, in dem die benannten Stellen miteinander im wirtschaftlichen Wettbewerb stehen und in denen die Prüfung von den Herstellern beauftragt und bezahlt wird, bietet natürlich eine Chance, besonders niederschwellige Prüfungen anzubieten beziehungsweise solche auszuwählen.
MICHAELA EIKERMANN
leitet die Sektion Evidenzbasierte Medizin der Uni Witten/Herdecke. Die Petition an die EU ist hier zu finden.
Vor Kurzem wurde vom British Medical Journal und dem Daily Telegraph auf erschreckende Weise vorgeführt, wie korrupt dieses System sein kann: Die Journalisten gaben sich als Hersteller einer fiktiven Hüftprothese aus. Sie legten die Daten eines Produkts vor, das bereits zwei Jahre zuvor wegen Fehlerhaftigkeit vom Markt genommen worden war. Trotzdem hätten sie von einer benannten Stelle eine CE-Kennzeichnung erhalten und ein fehlerhaftes Produkt auf dem europäischen Markt vertreiben können.
Daher ist es aus Sicht der Experten essenziell, dass der Regulationsprozess standardisiert und unabhängig erfolgt. Dies lässt sich am besten durch einen zentralisierten europäischen Prozess erreichen. Im aktuellen Verordnungsentwurf wird jedoch kein solcher unabhängiger zentraler Regulationsprozess vorgeschrieben, sondern am System der benannten Stellen festgehalten. Zwar sollen diese stärker durch Aufsichtsbehörden kontrolliert werden, es soll jedoch auch für Hochrisikoprodukte kein Verfahren eingeführt werden, das mit dem der Arzneimittelregulation vergleichbar wäre.
Forderung nach klinischen Studien
2. Stärkere Verpflichtung zur Einbeziehung von hochwertiger Evidenz zum patientenrelevanten Nutzen: Um eine CE-Kennzeichnung zu erhalten und damit ein Medizinprodukt auf dem europäischen Markt zu vertreiben, ist es aktuell selbst für Hochrisikoprodukte nicht zwingend notwendig, dass Hersteller methodisch hochwertige klinische Studien an ausreichend großen Patientengruppen vorlegen. Es wird nach wie vor nicht verbindlich gefordert, dass Medizinprodukte nur zugelassen werden können, wenn valide Daten zum Nutzen und Schaden vorliegen. Auch hier besteht ein nicht nachvollziehbarer Unterschied zur Arzneimittelregulation.
Transparenz ist nötig
3. Transparenz des Bewertungsprozesses und der Ergebnisse: Aktuell und auch nach der geplanten Änderung sind weder die klinischen Daten zu einem Medizinprodukt noch die Ergebnisse der Bewertungen im Rahmen der Regulationsprozesses öffentlich zugänglich. Es kann damit nicht nachvollzogen werden, auf welcher Datenbasis ein Medizinprodukt zugelassen wurde. Dies ist umso kritischer zu sehen, da keine verbindliche Vorgabe bezüglich einer hochwertigen Evidenzbasis existiert.
Patienten und Ärzte müssen sich darauf verlassen können, dass ein zugelassenes Medizinprodukt ausreichend geprüft ist. Natürlich kann man argumentieren, dass es nur schwarze Schafe sind, die den Ruf eines eigentlich gut funktionierenden Systems ruinieren. Man kann auch argumentieren, dass die Einführung eines zentralen Zulassungsverfahrens viel zu teuer ist. Und man kann auch prophezeihen, dass ein verschärfter Regulationsprozess länger dauert und innovationsfeindlich ist.
Sicher ist jedoch, dass das fast schon etwas verbraucht klingende „primum nil nocere“ (zuallererst nicht schaden) immer noch der ethische Grundsatz ärztlichen Handelns sein muss. Sicherstellen kann dies der Arzt offensichtlich nicht allein, dazu muss der Grundsatz auch von denjenigen angenommen werden, die Medizinprodukte herstellen oder für die Anwendung am Patienten freigeben.
Fehler auf taz.de entdeckt?
Wir freuen uns über eine Mail an fehlerhinweis@taz.de!
Inhaltliches Feedback?
Gerne als Leser*innenkommentar unter dem Text auf taz.de oder über das Kontaktformular.
Kommentar von
Michaela Eikermann
Themen