Organspendeskandal in Deutschland: Geld oder Leben
Viele Patienten warten dringend auf rettende Spenderorgane. Doch Organmangel, knappe Kassen, unklare Regeln und rechtliche Grauzonen begünstigen Manipulationen.

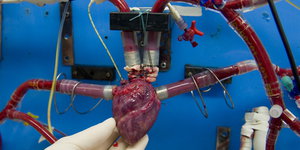
Wer jetzt wohl noch spendet? Bild: dapd
BERLIN taz | An den 48 deutschen Transplantationszentren beginnt das Krankenhausjahr mit einer Routinevisite: Die Controller kommen. Es geht um Voraussagen, um Vereinbarungen, um Geschäfte. Die Klinikleiter und Ärzte müssen sich verbindlich festlegen. Wie viele Herztransplantationen soll es bis Jahresende geben? Wie viele Lebern werden verpflanzt? Bauchspeicheldrüsen? Nieren? Lungen?
Da werden Zahlen festgezurrt – obwohl doch Anfang Januar niemand sicher wissen kann, wie viele Patienten bis Ende Dezember ein fremdes Organ benötigen werden und dann auch tatsächlich erhalten können. Der Mangel an Spenderorganen ist immens.
Trotzdem müssen sich die Planzahlen irgendwie realisieren lassen: Bis zu 102.980,43 Euro für eine transplantierte Leber zahlen die gesetzlichen Krankenkassen, bis zu 123.765,58 Euro für ein Herz.
Der Arzt, der im Mittelpunkt des Göttinger Transplantationsskandals steht, weist alle Vorwürfe von sich: „Mein Mandant hat keine Laborwerte manipuliert“, erklärte sein Anwalt Steffen Stern in einem Interview mit dem Focus. Der Chirurg steht im Verdacht, Krankenakten gefälscht zu haben, damit seine Patienten auf der Warteliste für Spenderorgane nach vorne rückten. Bundesgesundheitsminister Daniel Bahr (FDP) verlangt in der Frankfurter Allgemeinen Sonntagszeitung die Stiftung Organtransplantation zu überprüfen. (dpa/taz)
Die Krux bei der Berechnung: „Transplantationen werden den Kliniken seit 2003 nicht mehr als Gesamtjahresbudget vergütet“, wie der Geschäftsführer der Deutschen Krankenhausgesellschaft, Georg Baum, sagt, „sondern pro Fall“. Werden weniger Organe verpflanzt als vorausgesehen, hat das Folgen für den Sachkostenschlüssel, den Stellenplan und im Zweifel sogar für die Existenz des Zentrums. Die Zulassung behält nur, wer eine bestimmte jährliche Mindestanzahl von Transplantationen nachweist.
Im vergangenen Jahr wurden in Deutschland nur 4.054-mal Organe Verstorbener verpflanzt. Da mutete die Konkurrenz zwischen den 48 Zentren an wie eine – um im Bild zu bleiben – Schlacht um Leben und Tod.
Zum Schummeln gedrängt
„Der wirtschaftliche Druck, der von den Controllern auf die Ärzte ausgeübt wird, ist mitunter immens. Das betrifft kleinere Häuser wie Unikliniken gleichermaßen. Ich kann mir vorstellen, dass es unter diesem Druck dann auch den ein oder anderen Arzt gibt, der unethisch handelt.“ Helmut Arbogast spricht aus, was unter Ärzten spätestens seit den Skandalen von Göttingen und Regensburg diskutiert wird.
Er ist Oberarzt an der Ludwig-Maximilians-Universität München, spezialisiert auf Bauchspeicheldrüsentransplantationen, sowie Vorstandsmitglied der Deutschen Transplantationsgesellschaft und kein Gegner des Systems: 2013 soll er als Medizinischer Vorstand zur Deutschen Stiftung Organtransplantation nach Frankfurt wechseln und damit oberster Chef der Organspende werden. „Wir Ärzte werden durch pekuniäre Zwänge dazu ermutigt, nicht unbedingt die für den Patienten bestmögliche Therapie auszuwählen, sondern eine preiswerte. Oder eine, die eine lukrative Fallpauschale verspricht“, sagt er.
Um Missverständnissen zuvorzukommen: Arbogast betont, er habe keinerlei Mitgefühl mit denjenigen Kollegen, die offenbar auf kriminelle Art in Regensburg und Göttingen Daten und Laborwerte manipuliert haben, um ihre eigenen Patienten auf der Organwarteliste nach oben zu manövrieren – auf Kosten weitaus Bedürftigerer andernorts und zugunsten ihrer eigenen Statistik, ihres Renommees und der Klinikeinnahmen.
Klar ist: Nicht nur die Transplanteure, sondern viele andere Ärzte stehen unter demselben ökonomischen Druck, möglichst viel zu operieren, Knie- und Hüftchirurgen etwa. Aber was Arbogast und andere Kollegen – einige anonym, aus Angst vor Sanktionen – berichten, kann verstehen helfen, weshalb die Transplantationschirurgie eine Sparte innerhalb der Medizin ist, die aufgrund systemimmanenter Interessenkonflikte und Fehlanreize anfällig ist für Manipulationen, die häufig in einer rechtlichen Grauzone liegen.
Etwas länger beatmen
Das fängt an bei vermeintlich objektiven Dingen wie den Fallpauschalen. Eine Lebertransplantation, nach der der Patient kürzer als 180 Stunden beatmet werden muss, wird mit 44.750,30 Euro vergütet. Wird länger beatmet, bekommt die Klinik den Höchstsatz: 102.980,43 Euro. Dahinter steckt die korrekte Annahme, dass künstliche Beatmung auf Intensivstationen ebenso kosten- wie personalintensiv ist.
Was aber, wenn der Patient just nach 177 Stunden Beatmung stabil ist? Nur drei Stunden mehr, und die Klinik bekäme mehr als das Doppelte! „Sie müssen den Patienten nicht einmal regelwidrig an der Beatmungsmaschine lassen“, verrät ein Insider. „Es reicht, ihm für die fehlenden drei Stunden eine kleine Atemunterstützungsmaske aufzusetzen, was dann auch als Beatmung abgerechnet werden darf.“
Bei den Nieren wiederum haben Ärzte einen Ermessensspielraum, ab wann die Ausscheidungswerte nach der Transplantation als optimal gelten. Manchmal lässt sich mit einer erneuten Dialyse nachhelfen. Der Vergütungsunterschied beträgt mehrere tausend Euro. Für die Klinik ist dies interessant, die Dialysemaschine ist sowieso da.
Ganz legal beeinflussen lassen sich auch die Leberwerte: Der Gerinnungswert etwa – einer der drei Werte, die darüber entscheiden, ob der Patient weiter oben oder unten auf der Warteliste landet – ist derzeit abhängig von der Bestimmungsweise des jeweiligen Labors, erklärt der Medizinische Direktor der Stiftung Eurotransplant, Axel Rahmel, zuständig für die Organverteilung in sieben europäischen Ländern.
Ärzte im Dilemma
Die Diskrepanzen seien bemerkenswert. Rahmel: „Ich sehe das durchaus problematisch, aber derzeit verfügen wir über kein besseres System.“ Dasselbe Blut kann also zu unterschiedlichen Überlebenschancen führen – abhängig davon, an welches Labor der Arzt es zur Untersuchung schickt. Solange nicht genug Organe zur Verfügung stehen, „wird jeder Arzt versuchen, dass der eigene Patient ein Organ bekommt“, sagt Uwe Heeman, Leiter des Transplantationszentrums an der Technischen Universität München.
Damit aber geraten die Ärzte in ein Dilemma: Viele wollen ihren Patienten bestmöglich helfen. Zugleich hängt ihre berufliche Zukunft von der Zahl der Transplantationen ab. Als Kompromiss werden zunehmend auch Organe verpflanzt, die man vor 20 Jahren noch verworfen hätte, sagt Helmut Arbogast: Lebern von fettleibigen Alten etwa, Nieren von Verstorbenen mit bestimmten Hirn- oder Hauttumoren, die nach Stand der Wissenschaft jedoch nicht streuen, Bauchspeicheldrüsen von über 50-jährigen mit eingeschränkter Funktionstüchtigkeit. Sogar Organe von Hepatitis-Infizierten und HIV-Positiven werden nicht unbedingt abgelehnt.
Richtig ist aber auch: Die medizinischen Möglichkeiten, nichtoptimale Organe erfolgreich zu verpflanzen, haben sich verbessert. Zudem sind viele Empfänger älter und kränker als früher. Diese Patienten hätten oft keine Chance, ein hochwertiges Organ zu erhalten, sagt Roland Hetzer, Direktor des Deutschen Herzzentrums Berlin.
Verzweifelte Entscheidung
Seit zehn Jahren dürfen die „nichthochwertigen“ Organe nach den Richtlinien der Bundesärztekammer im sogenannten beschleunigten Verfahren vergeben werden. In ihrer Verzweiflung klammern sich viele Patienten an diesen Strohhalm, zumal ihre Vertrauensärzte ihnen oft dazu raten. Heemann: „Je mehr transplantiert wird, desto mehr Geld gibt es. Klar ist das ein Fehlanreiz.“
Weiteres Problem: Die beschleunigte Vergabe – ursprünglich als Ausnahme gedacht – wird immer häufiger. Doch die Kriterien für die Zuteilung dieser nichtoptimalen Organe sind nicht transparent. Die Zuteilung erfolgt nach der subjektiven und schwer überprüfbaren Einschätzung des behandelnden Arztes. Die Zahl stieg zwischen 2002 und 2012 dramatisch an: bei den Lebern von 9,1 auf 37,1 Prozent, bei den Herzen von 8,4 auf 25,8 Prozent, bei den Lungen von 10,6 auf 30,3 Prozent und bei den Bauchspeicheldrüsen von 6,3 auf 43,7 Prozent.
Das liegt nicht nur daran, dass mehr ältere und kränkere Spender dabei sind als früher. Der Anteil der über 65-jährigen Spender stieg in dieser Zeit nach Angaben der gesetzlichen Krankenkassen lediglich von 20 auf 30 Prozent.
Was das bedeutet? Die von der Bundesärztekammer geschaffene Definition, was ein schwer vermittelbares Organ ist, lässt den meldenden Ärzten offenbar Spielräume. Spielräume, ein Organ kränker einzustufen, als es eigentlich ist – in der Hoffnung, dass es dann niemand anders haben will. Und es somit den eigenen Patienten nutzen kann. Und der eigenen Klinik.




Leser*innenkommentare
judith
Gast
Es ist nicht die Aufgabe oder Verantwortung des Journalisten, Informationen zu unterdrücken. Eine bewusste Entscheidung eines mündigen Patienten braucht korrekte und umfassende Informationen, wie sie z. B. in diesem hervorragenden Artikel vermittelt wird. Gerade im Bereich Organspende gibt es schon viel zu viel Werbung, moralischen Druck und Nebelkerzen. Und all das hat nicht zu mehr Spendebereitschaft geführt - zu Recht.
na ja, ich
Gast
Klingt wie ein Bericht aus einer Autowerkstatt.
"Organmangel", schon ein seltsam anmutender Sprachgebrauch, den ich in der ganzen Organspendedebatte wiederfinde. Als hätte irgend jemand einen Anspruch auf das Organ eines anderen Menschen, egal ob der nun tot oder lebendig ist. Übrigens: Ich dachte immer, Menschen stürben an Organversagen und nicht an Ersatzteilmangel.
Fritz
Gast
Was ist das denn strafrechtlich? Der Arzt rettet den einen statt des anderen. Einer waere ohnehin gestorben.
Wolfram
Gast
Die handvoll Fälle unethischen Verhaltens im Zusammenhang mit Organtransplantationen sind nur die alleroberste Spitze eines Skandals, den kaum jemand als solchen wahrhaben will. Tagtäglich werden Zigtausende von Patienten in deutschen Kliniken grotesk fehlbehandelt, Leitlinien völlig ignoriert, nur weil sie dummer weise privatversichert sind. In der Hoffnung, in den Genuss einer besonders guten Behandlung zu kommen, werden diese Patienten zu Opfern, an denen sich die Chefarztriegen deutscher Krankenhäuser dummverdienen. Nahezu alle(sic!) Chefärzte haben sich heutzutage an den Unis nach oben geschleimt, sind Jahrelang über Leichen gegangen und irgendwann haben sie dann die Möglichkeit, im Selbstbedienungsladen der Provat ersicherungem zuzulangen. Wen stört's? Die Versicherer holen sich bei den Versicherten, die ihnen schutzlos ausgeliefert sind im Jahr draf die Kohle zurück. Lösung??? Privatliquidationsrecht abschaffen, PKV auflösen, Festgehalt für Chefärzte und vor allem eins: Transparenz schaffen.
grummelkuss
Gast
Die Schuld des Göttinger Chirugen ist bis
jetzt nicht erwiesen!
Also gilt er bis jetzt als unschuldig!
Ältere Patienten über 70 sollten generell
keine Organtransplantationen mehr erhalten,
weil dieses Alter als Sterbealter schon
normalen Varianzbereich liegt.
Die Menschen sollten allerdings auch nur
bis 65 arbeiten, um noch etwas von ihren
Restleben zu haben.
Ausgebildete Familienmütter -und -väter von minderjährigen Kindern sollten unbedingten
Vorrang genießen.
Einfachkranke vor multimorbiden Patienten
behandelt werden, um den Überlebenserfolg
zu maximieren, wenn die Organe nicht ausreichen.
Der Tod der Kranken muß eher geduldet werden,
als der illegale Organhandel über graue Kanäle!!!
Die Armut darf nicht ausgenutzt werden!!
Der Schweinekapitalismus ohne Gnade gegen die Armen
muß radikal bekämpft werden!
Ärzte und Krankenhauscontroller dürfen nicht
die Herren über Leben und Tod sein!!
Wir brauchen Rechtsstaatlichkeit.
Organe ungeklärter Herkunft oder mit manipulierten
Urkunden dürfen nicht verpflanzt werden!
Transplantationszentren dürfen nur innerhalb
Deutschlands von Ärzten deutscher Staatsbürgerschaft
durchgeführt werden und unterliegen der besonderen
behördlichen Aufsicht(der Pathologen, und mit
Scheintod vertrauten Spezialisten!!!!!).
Brecht die Herrschaft der Klinikchefs und Controller
und Krankenkassen! Wenn der Spender kein
Geld erhalten darf, dann darf auch die Krankenkasse
keine nur die reinen und sachlich begründeten
Operationskosten erstatten!!!! Die o.g. Kosten
sind viel zu hoch und lassen auf zu wenig
Transplantationsnachwuchs durch Überselektion
und Medizinanwärterausschluss schließen.
Das muss aufhören.
Philipp
Gast
Überlegen Journalisten eigentlich, wenn sie so einen Skandal aufdecken oder weiter in der Öffentlichkeit breittreten, wie viele unschuldige Menschen ihre Artikel das Leben kosten wird? Dass dadurch die Anzahl der Spender zurückgeht ist wohl unumstritten.
Es ist ja gut wenn sowas aufgeklärt wird und es zu Veränderungen führt, doch der Preis ist doch sehr hoch.. ich weiß nicht, ob ich da auch drüber berichten würde..